Fagforbundet
Behandlingen av smerter varierer mellom helseforetakene i prehospital tjeneste
Det er store forskjeller i ambulansetjenestenes behandling av smerter rundt om i landet.
Fagforbundets bilag nr. 1 2021 i Ambulanseforum
Ambulansepersonell snakker sammen på tvers av foretakene, og de spør seg hvorfor forskjellene er så store.
Smerte er en ubehagelig opplevelse som forbindes med skade eller sykdom. Smerte er subjektiv og iverksetter mekanismer i kroppen som kan være uheldig for pasienten.
Smerteopplevelsen er individuell og må håndteres individuelt.
Vår oppgave er å behandle symptomer og eventuelt smerter. Det er viktig for oss i ambulansetjenesten og for pasientene våre at vi kan starte tidlig og adekvat smertelindring.
Vi har snakket med Lars Olav Fjose. Han er anestesilege i luftambulanseavdelingen, prehospital divisjon Sykehuset Innlandet, ansatt på NTNU campus Gjøvik og stipendiat i Stiftelsen Norsk Luftambulanse.
I Innlandet så de at barn utenfor sykehus sjeldent fikk morfin ved sterke smerter. Dette la grunnlaget for endringer i det smertestillende tilbudet til barn og voksne.
Om artikkelforfatterne
Kate Vivian Rud
er paramedic ved Gran ambulanse i Sykehuset Innlandet og medlem av Fagforbundets prehospitale gruppe. Kate ble ferdig på sykepleierhøgskolen i Gjøvik i 2003. Hun tok fagbrev i ambulansefag i 2010, og ble ferdig med Nasjonal paramedic-utdanning i 2013.
Leif Johnny Fjellro
er paramedic i Helse Førde ved Florø ambulansestasjon og medlem av Fagforbundets prehospitale gruppe. Leiv Johnny har jobbet mer eller mindre sammenhengende i ambulansetjenesten siden 1982.
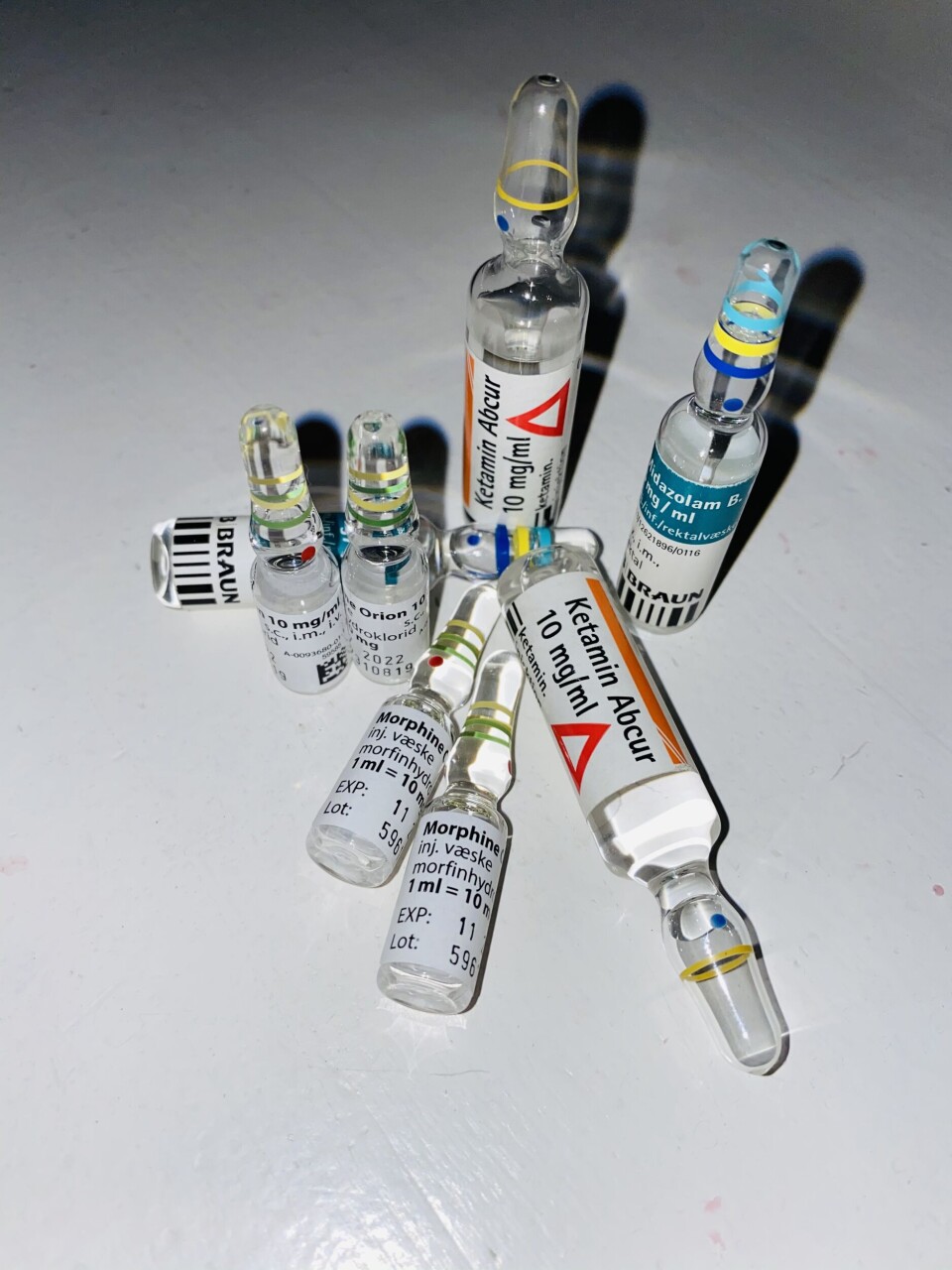
Ketamin intravenøst har vært brukt i mange år i Sykehuset Innlandets prehospitale tjeneste. Intranasal fentanyl og ketamin ble innført i Sykehuset Innlandet for noen år siden.
Fjose mener det bør være en felles nasjonal standard for smertelindring til pasienter, og at det er etisk mest riktig å gi så god smertelindring som mulig.
Det at ambulansepersonell får lov til å gjøre mer ute, gjør at de blir mere effektive og selvstendige. Dette gir igjen effektivitet i mottaket fordi pasienten kommer raskere videre på røntgen og raskere videre til sengepost.
Ventetiden for pasienten blir kortere og de slipper å ligge lenge med smerter slik de gjorde tidligere.
Pasienten får en bedre opplevelse. Sett fra pasientens perspektiv, er god smertelindring et av de viktigste tegn på kvalitet i ambulansetjenesten.
Fjose mener ambulansepersonellet i Innlandet har håndtert medisineringen på en god og trygg måte. Ambulansepersonellet i Innlandet har fått ansvar og tillit.
Det har fungert veldig bra.
Ambulansetjenesten med trinn 3 i Innlandet gir intranasal fentanyl og intranasal og intravenøs ketamin. Dette er anestesi-medikamenter som leger gir, men bare i en mildere dose.
Det er trinn 3 som har hatt utvidet delegering i Innlandet. Trinn 2 har fått lov til å gi noe begrenset med medikamenter. Han mener at tiden er moden for at trinn 2 også kan gi ketamin. Dette er et trygt og godt medikament.
Fjose mener at morfin og stesolid ikke er ideelle medikamenter, og at det er på tide å tenke nytt.
Det er et paradoks at vi i Norge gir stesolid eller Midazolam sammen med morfin, når morfin ikke virker godt nok. Vi vet at kombinasjonen morfin og bensodiazepiner gir økt risiko for respirasjonsdepresjon, men den smertestillende effekten er dårlig og lite effektiv.
Det logiske vil være å gi pasientene våre en kombinasjon av morfin og ketamin.
Det er tryggere, har bedre smertestillende effekt og er bedre dokumentert. Fjose har opplevd å være på oppdrag i luftambulansen, hvor ambulansetjenesten egentlig kunne ha utført oppdraget selv, hvis de hadde hatt disse medikamentene.
Vi har felles mål, nemlig å gjøre det beste for pasienten. En kan derfor spørre seg om det er riktig at pasienter skal få ulik behandling avhengig av hvilket helseforetak uhellet skjer i, og om en bor i distriktene, større tettsteder eller byer.
En nasjonal standardisering hadde vært enklere for oss alle og for de vi samarbeider med, som for eksempel legevaktslegene rundt om i landet.
Det er legevaktslegen i kommunene som har det medisinske ansvaret for pasienten helt til pasienten er kommet i mottak på for eksempel et sykehus.
Red.anm.: Observante lesere har gjort oppmerksom på at avsnittet over ikke er helt riktig: Legevaktsleger er slett ikke alltid involvert. Som autorisert helsepersonell har ambulansepersonell selvstendig ansvar for de vurderinger og tiltak som gjøres overfor pasienten, samtidig som man selvsagt må følge de retningslinjene og protokollene som er i tjenesten, og skrive avvik om man går utover disse. Typiske feller: Å la pasienten bli hjemme etter å ha konferert, og tro at legen du har konferert med nå har ansvar, det er ikke tilfelle, eller å overse en hodeskade når rus er involvert. Les mer her.
Legevaktslegene er nært tilknyttet, og til tider fysisk med på, de oppdraga ambulansen er på. Dette varierer fra kommune til kommune. Men her er det også ulikheter rundt om i Ambulanse-Norge.
Noen tjenester har større selvstendig handlerom når det gjelder medikamentell behandling og dosering, enn andre, uten å nødvendigvis klarere dette med en lege.
Fordi legevaktslegene ikke kjenner til hvilke medikament vi har til rådighet i ambulansen, blir derfor behandlingen ulik. Og legene er av den grunn skeptiske til å delegere medikamentbruken.
Men igjen, det er store forskjeller mellom legene i legevakttjenesten rundt om i landet. Noen har satt seg godt inn i vårt innhold av medikamenter, andre ikke. Og noen stoler mer på ambulansetjenesten enn andre.
Det finnes også ulike tolkninger på hva som skal smertelindres. Ett eksempel er smerter i mage og buk. Der er det leger som mener at i slike tilfeller skal en ikke smertelindre fordi det kan gjøre det vanskelig å lokalisere og avdekke smerten i det kommende forløp.
Det er en gammeldags holdning som stammer fra den tiden vi ikke hadde CT-maskiner på sykehusene.
Ambulansetjenesten har hatt en enorm utvikling de siste åra. Utdanning og krav for en fagarbeider i ambulansen er vesentlig bedre i dag enn den var for noen år siden.
Det felles målet for alle er å gi god og profesjonell behandling til beste for pasienten. Alt dette skjer gjennom god opplæring, gode prosedyrer og etter hvert lang erfaring.
Er ikke medikament ett medikament? Og er ikke en pasient en pasient? Er ikke indikasjoner, dosering, kontraindikasjon, forsiktighetsregler, bivirkninger og egenskaper like (ref. Felleskatalogen)? Skal det være slik at pasientene får ulik behandling? Hvem bestemmer at det skal være slik? Skal det, og bør det være, slik? Hvorfor samarbeider ikke Ambulanse-Norge bedre?
Forskjellene
I infoboksen nedenfor her gjør vi rede for forskjeller ved medisinering i landets ambulanser. Fra Finnmarkssykehuset i nord (Helse Nord) til Helse Førde (Helse Vest), Sykehuset Innlandet og Oslo universitetssykehus i sør (Helse Sør-Øst). Dette gjelder kun voksne pasienter.
Vi synes det er viktig å belyse hvor store forskjeller det er fra helseforetak til helseforetak, for hva en mann på 80 kg, kan få av smertestillende ved skade i de prehospitale tjenester i Norge.
Vi forutsetter at kontraindikasjoner, forsiktighetsregler og bivirkninger er utelukket. Alle data som er trukket frem nedenfor er hentet ut fra gjeldende MOM og eller tiltakskort i ambulansetjenesten.
Norge er delt i fire helseregioner. I hver av dem har et regionalt helseforetak ansvar for å sørge for at befolkningen blir tilbudt spesialiserte helsetjenester. Staten eier de regionale helseforetakene.
Helse Nord RHF har ansvaret for befolkningen i Nordland, Svalbard og Troms og Finnmark.
Konsekvenser
Hva er konsekvensene av å ikke gi god smertelindring ved skade og sykdom i de prehospitale tjenester i Norge?
Vi som fagfolk må i større grad erkjenne at prehospital smertelindring er en del av behandlingen av sykdom og skade.
Pasientene våre ønsker god smertelindring.
Godt smertelindrende pasienter kommer raskere gjennom mottaksavdelinger og videre i systemet på sykehus.
Vi i ambulansetjenesten kan bidra til mindre kaos og bedre pasientflyt inne på sykehusene.
Ubehandlet smerte er forbundet med økt perifer motstand, høyere oksygenforbruk og økt produksjon av CO2, noe som kan ha negative konsekvenser for pasientene våre.
Videre vet vi at for dårlig smertestillende behandling kan bidra til økt behov for smertestillende behandling senere i forløpet, økt hyppighet av kroniske smerter, redusert mobilitet, økt tendens til koagulasjonsforstyrrelser og redusert evne til å håndtere smerte på sikt.
Noen forskere hevder at for dårlig behandlet smerte kan bidra til forstyrrelser i immunforsvaret.
Referanse: Rosens Emergency Medicine, Concept and Clinical Practice, 9th Edition.
Vi ber om dine innspill og tilbakemeldinger fra ambulansetjenesten rundt om i landet. Send oss veldig gjerne epost!
Leiv Johnny Fjellro (mail: johnny@fjellro.as) og/eller Kate Vivian Rud (kate.vivian@hadeland-energi.net)